Tim bẩm sinh-Tật thông liên thất
1. Thế nào là thông liên thất ?
2. Làm thế nào đề chẩn đoán thông liên thất ?
3. Tiến triển của thông liên thất như thế nào ?
4. Điều trị thông liên thất như thế nào ?
5. Khi nào thì cần chỉ định phẫu thuật ?
6. Sau phẫu thuật cần theo dõi trẻ như thế nào ?
7. Làm thế nào để phát hiện thông liên thất sớm ?
Thông liên thất (hình 1) là một tật tim bẩm sinh do khiếm khuyết một hay nhiều vị trí trên vách liên thất tạo nên sự thông thương giữa tâm thất trái và phải. Đây là tật tim bẩm sinh thường gặp, chiếm tỷ lệ 25% trong tổng số các tật tim bẩm sinh.
Thông liên thất là thể bệnh lý đơn thuần hoặc phối hợp với các bệnh lý phức tạp khác như tứ chứng Falô, còn ống động mạch, thông liên nhĩ.
Thế nào là thông liên thất ? (Về đầu)
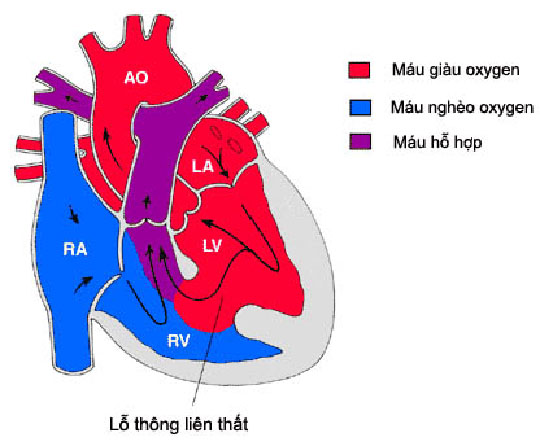 |
|
Hình 14.5: Tim bị thông liên thất
AO: quai động mạch chủ; PA: động mạch phổi ; LA: tâm nhĩ trái ; LV: tâm thất trái ; RA: tâm nhĩ phải ; RV: tâm thất phải.
|
Luồng thông trái-phải trong thông liên thất gây quá tải lưu lượng máu qua thất phải và động mạch phổi. Các biểu hiện lâm sàng gồm có:
- Nhiễm trùng phế quản phổi.
- Tăng áp lực động mạch phổi.
- Giãn nhĩ trái, thất trái và động mạch phổi.
Áp lực động mạch phổi tăng, ảnh hưởng đến thất phải. Tình trạng này kéo dài sẽ làm thay đổi thành của động mạch phổi, gây ra bệnh lý mạch máu phổi tắc nghẽn.
Thông liên thất nhỏ không gây ra hậu quả trầm trọng và thường sẽ tự bít lại trong quá trình phát triển của trẻ.
Căn cứ vào vị trí của lỗ thông người ta chia ra thành các loại sau :
Thông liên thất phần màng
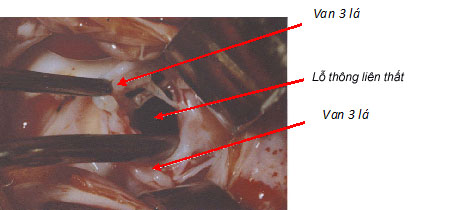
Chiếm tỷ lệ cao nhất. Ở vị trí gần van 3 lá và van động mạch chủ. Lỗ thông ở vị trí này có thể được bít một phần bởi lá vách của van 3 lá. Thông liên thất phần màng có thể gây biến chứng hở van động mạch chủ và hẹp phần thấp của phễu thất phải (hình 2).
Thông liên thất phần phễu
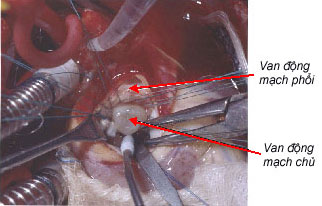
Ở vị trí dưới van động mạch chủ và van động mạch phổi. Lỗ thông ở vị trí này có thể được bít một phần bởi lá van động mạch chủ (hình 3). Nếu phẫu thuật muộn có thể gây hở van động mạch chủ (gọi là hội chứng Pezzi-Laubry).
 |
 |
| Hình 2: Vị trí thông liên thất phần màng |
Hình 3: Vị trí thông liên thất phần phễu |
Thông liên thất phần cơ bè
Thường vị trí ở gần mỏm tim, giữa các trụ cơ của van 3 lá.
Làm thế nào đề chẩn đoán thông liên thất ? (Về đầu)
Lâm sàng
- Biểu hiện chính: Nghe tiếng thổi tâm thu mạnh, bên trái xương ức, khoảng gian sườn IV, hướng lan ra xung quanh hình nan hoa. Trong trường hợp thông liên thất lớn, đôi khi chỉ nghe tiếng thổi nhẹ.
- Khả năng hô hấp của trẻ giảm, có bội nhiễm phổi tái phát.
X-quang
- Bóng tim lớn, tăng tuần hoàn phổi.
Điện tâm đồ
- Có biểu hiện dày thất trái.
Siêu âm
- Có luồng thông trái-phải mạnh.
- Giãn nhĩ trái, thất trái và động mạch phổi.
- Siêu âm nhằm xác định vị trí, kích thước lỗ thông.
- Khi có tăng áp lực động mạch phổi nặng:
-Có tiếng T2 vang mạnh ở van động mạch phổi.
-Điện tâm đồ có dày thất phải.
-Siêu âm thành thất phải dày, luồng thông trái-phải giảm.
Tiến triển của thông liên thất như thế nào ? (Về đầu)
Trẻ dưới 6 đến 9 tháng tuổi
- Biểu hiện lâm sàng là tình trạng nhiễm trùng phế quản phổi tái diễn, suy hô hấp.
Trên 9 đến 12 tháng
- Tiến triển tăng áp lực động mạch phổi.
Đối với mọi lứa tuổi
- Nguy cơ nhiễm trùng viêm nội tâm mạc Osler.
- Hở van động mạch chủ, nhất là trong trường hợp có thông liên thất phần phễu.
Điều trị thông liên thất như thế nào ? (Về đầu)
- Điều trị thông liên thất bằng cách phẫu thuật đóng lỗ thông liên thất (hình 14.8).
- Trong lúc chờ đợi phẫu thuật, nếu tình trạng lâm sàng cho phép, có thể điều trị nội khoa tình trạng suy tim.
- Phẫu thuật đóng thông liên thất bằng miếng vá màng ngoài tim dưới tuần hoàn ngoài cơ thể.
Khi nào thì cần chỉ định phẫu thuật ? (Về đầu)
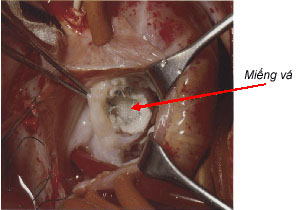 |
| Hình4: Đóng thông liên thất bằng miếng vá |
Đối với thông liên thất kích thước lớn
- Trẻ dưới 6 tháng tuổi: điều trị nội khoa phối hợp và chỉ định phẫu thuật sớm.
- Trẻ trên 6 tháng tuổi: chỉ định phẫu thuật.
Đối với thông liên thất có tăng áp lực động mạch phổi trung bình và trẻ trên 6 tháng tuổi
Đối với thông liên thất vùng phễu
Sau phẫu thuật cần theo dõi trẻ như thế nào ? (Về đầu)
Kết quả sau phẫu thuật thường rất tốt, trẻ phát triển bình thường.
Theo dõi sau phẫu thuật định kỳ hàng năm bằng siêu âm, điện tâm đồ, nhất là đối với các trẻ phẫu thuật muộn, có biểu hiện suy tim nặng, có tăng áp phổi nặng trước phẫu thuật hoặc các di chứng do nhiễm trùng hô hấp và di chứng rối loạn thông khí nặng trước phẫu thuật.
Làm thế nào để phát hiện thông liên thất sớm ? (Về đầu)
Nghĩ tới khả năng trẻ bị thông liên thất khi có các dấu hiệu sau:
- Trẻ thường có biểu hiện nhiễm trùng hô hấp tái diễn.
- Nghe tim có tiếng thổi tâm thu mạnh ở bên trái xương ức khoảng gian sườn IV-V, lan xung quanh hình nan hoa.
- X-quang: bóng tim lớn, tăng tuần hoàn phổi.
- Điện tâm đồ: dày thất trái.
- Siêu âm: xác định hướng luồng thông, kích thước lỗ thông.
Tài liệu tham khảo
1. Aponte G.E. (1999), "Congenital heart disease", Pathology, Lippincott Williams and Wilkins, Philadelphia.
2. Litwin S. B. (2007), Color Atlas of Congenital Heart Surgery, Springer Science+Business Media, Second Edition, New York.
3. Batisse A. (1993), « Etiologies des cardiopathies congénitales », Cardiologie Pédiatrique Pratique, Doin Editeurs, Paris.
-
Biên soạn: TS. BS Lê Quang Thứu

 Cổng thông tin Chào đón tương lai (chaodontuonglai.vn) là một website phi lợi nhuận, được xây dựng nhằm cung cấp những thông tin về Sàng lọc - Chẩn đoán trước sinh và sơ sinh, các khuyết tật bẩm sinh thường gặp trong cộng đồng...
Cổng thông tin Chào đón tương lai (chaodontuonglai.vn) là một website phi lợi nhuận, được xây dựng nhằm cung cấp những thông tin về Sàng lọc - Chẩn đoán trước sinh và sơ sinh, các khuyết tật bẩm sinh thường gặp trong cộng đồng...









